「正座をしようとすると膝が痛い」
「途中までは曲がるけど、最後がどうしても無理」
変形性膝関節症の方に非常に多い悩みです。
しかし、この“正座ができない”という現象は、単純に軟骨がすり減っているから起きているわけではありません。
正座では膝関節が最大屈曲域(約150度前後)まで曲がります。
この深い屈曲では、平地歩行とはまったく異なる力学が働きます。
- 関節面の接触部位が後方へ移動
- 半月板が強く圧迫される
- 膝蓋大腿関節圧が急上昇
- 関節内圧が増加
つまり正座は、
膝にとって“高圧縮・高屈曲”の動作
なのです。
第1章:なぜ正座では膝の奥が痛むのか?
正座で痛む部位は、
- 膝の内側
- 膝のお皿の奥
- 膝の裏側
と人によって異なります。
しかし共通しているのは、
深屈曲で関節内圧が急上昇すること
です。
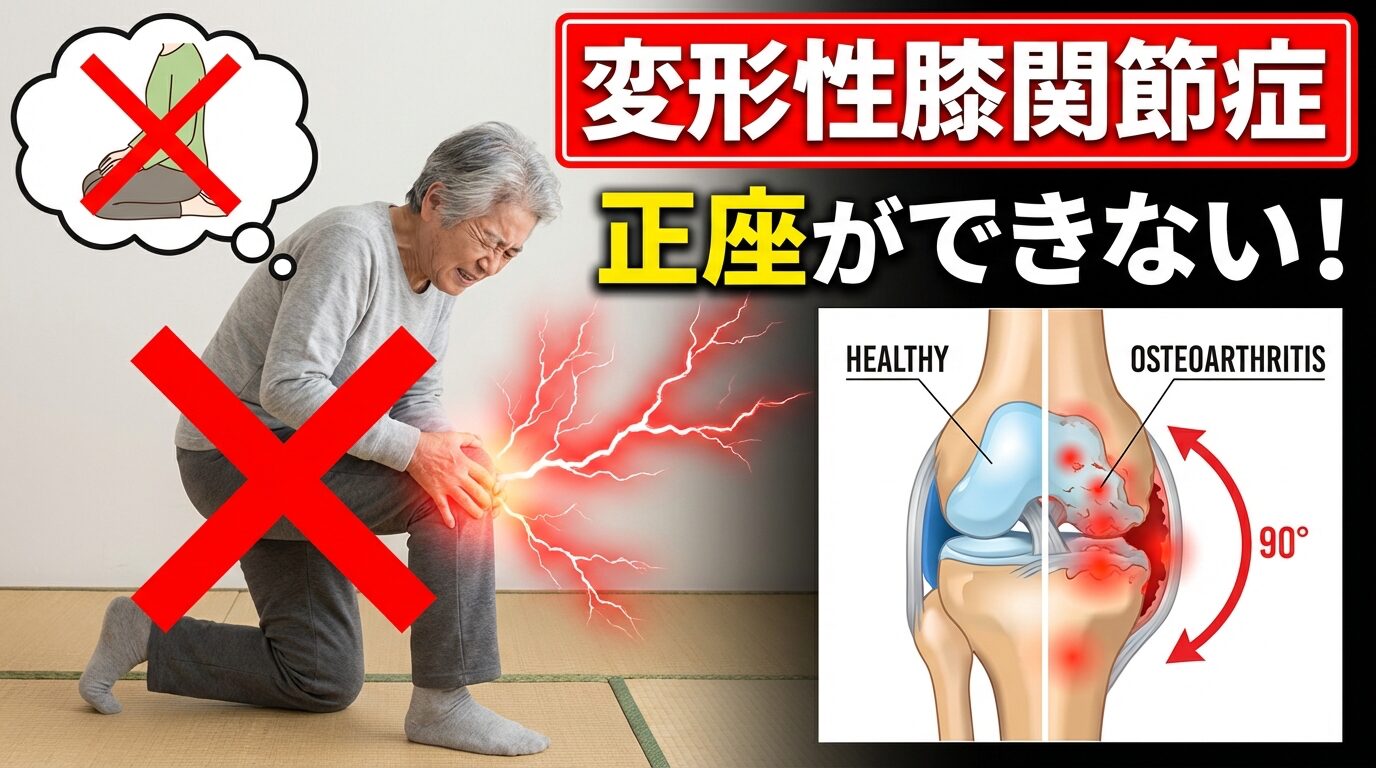
変形性膝関節症では関節裂隙が狭くなっています。
そこへさらに強い屈曲が加わると、
- 内側コンパートメントへの圧縮集中
- 滑膜の挟み込み
- 半月板へのストレス
が発生します。
その結果、
“最後まで曲げた瞬間にズキッとする”
という症状が出るのです。
第2章:軟骨のすり減りだけでは説明できない理由
変形性膝関節症と診断されると、
「軟骨がすり減っているから正座ができない」と説明されることが多いでしょう。
しかし、ここに大きな誤解があります。
軟骨自体には神経がありません。
つまり、軟骨がすり減っているだけでは“痛み”は出ません。
では何が痛みを出しているのでしょうか。
■ 痛みの発生源は「滑膜」と「関節包」
膝関節の内部には、滑膜という膜が存在します。
この滑膜は、非常に痛みに敏感な組織です。
正座のような深い屈曲では、
- 関節内圧が急上昇
- 滑膜が圧迫される
- 滑膜ヒダが挟み込まれる
という現象が起きます。
これが「膝の奥がズキッとする」痛みの正体です。
■ 半月板へのストレス
正座では半月板が後方へ押し出されます。
変形性膝関節症では、
- 半月板の変性
- 後角部への圧縮増加
- 可動性の低下
が起きやすくなっています。
そのため、最大屈曲で
半月板が強く押しつぶされる感覚
が生まれます。
■ 関節内圧の問題
正座の姿勢では、関節内圧が大きく上昇します。
関節裂隙が狭くなっている状態では、この圧が逃げにくく、
- 骨同士が近づく
- 軟部組織が挟まれる
- 神経終末が刺激される
という流れになります。
■ なぜ“最後の数センチ”が特に痛いのか
途中までは曲がるのに、最後だけ痛い。
これは、
関節面の接触位置が急に変わるから
です。
膝は深屈曲になるほど、接触部位が後方へ移動します。
変形している部位と接触した瞬間に、痛みが出ます。
つまり正座ができないのは、
軟骨がゼロだからではなく、深屈曲時の圧力分布が崩れているから
なのです。
第3章:正座で「膝の内側」が痛む人の構造的特徴
正座で特に多いのが、
膝の内側がズキッと痛むという訴えです。
これは単なる“変形しているから”ではありません。
正座で内側が痛む人には、共通する構造的特徴があります。
■ 特徴①:股関節が硬い
正座は膝の動きだけで完成する姿勢ではありません。
股関節の
- 屈曲
- 内旋
- 外旋
が適切に働くことで、膝への負担は分散されます。
しかし股関節が硬いと、
曲がらない分を膝が代償する
形になります。
その結果、内側関節面への圧縮が増加します。
■ 特徴②:足部が内側へ崩れている
足部が過回内(踵が内側へ倒れる)状態だと、
- 脛骨が内旋
- 大腿骨も内旋
- 膝が内側へ寄る(ニーイン)
という連鎖が起きます。
この状態で深く曲げると、
内側半月板と内側軟骨に圧縮+ねじれストレス
が集中します。
■ 特徴③:骨盤が後傾している
骨盤が後ろへ倒れていると、
- 股関節が十分に折れない
- 太ももが内側へ入りやすい
- 膝に回旋ストレスが加わる
という状態になります。
正座では体重が後方へ移動します。
骨盤後傾があると、
内側に体重が流れやすい
のです。
■ 内側痛は「結果」である
正座で内側が痛むのは、
内側に負担が集まる構造になっているから
です。
膝そのものを揉んでも、湿布を貼っても、
この構造が変わらなければ再現します。
内側痛は、足・股関節・骨盤の連鎖の結果なのです。
第4章:膝のお皿の奥が痛むのはなぜ?膝蓋大腿関節の圧力問題
正座でよく聞くもう一つの訴えが、
「膝のお皿の奥が痛い」
というものです。
この痛みの主役は、膝蓋大腿関節(しつがいだいたいかんせつ)です。
■ 正座では膝蓋大腿関節圧が急上昇する
膝を深く曲げるほど、膝蓋骨(お皿)は大腿骨に強く押し付けられます。
屈曲角度が深くなると、
- 接触面積は増えるが
- 単位面積あたりの圧力も増加する
という状態になります。
特に120度を超える深屈曲では、
膝蓋大腿関節圧は体重の数倍に達すると報告されています。
変形性膝関節症では軟部組織の柔軟性が低下しているため、この圧に耐えにくくなります。
■ 大腿四頭筋の緊張が痛みを増幅する
正座の直前や立ち上がり動作では、前もも(大腿四頭筋)が強く働きます。
この筋肉が硬く緊張していると、
- 膝蓋骨が上方へ引き上げられる
- トラッキング(滑走軌道)が乱れる
- 一部に圧が集中する
という現象が起きます。
結果として、
お皿の奥に鈍く重い痛み
が出ます。
■ 膝蓋骨の可動性低下も関与する
変形性膝関節症では、
- 滑膜の肥厚
- 関節包の拘縮
- 軟部組織の癒着
が起きやすくなります。
これにより膝蓋骨の滑走が制限されると、深屈曲で
強い摩擦ストレス
が発生します。
■ 「曲げきれない」のは防御反応でもある
膝のお皿の奥が痛む方は、無意識にそれ以上曲げないようにします。
これは身体の防御反応です。
しかしこの状態が続くと、
- 可動域がさらに減少
- 筋バランスが崩れる
- 正座どころかしゃがみ動作も困難
という悪循環に入ります。
つまり、お皿の奥の痛みは
圧力×筋緊張×滑走不全
の掛け算で生まれているのです。
第5章:正座で「膝の裏が詰まる・突っ張る」本当の理由
正座でよくあるもう一つの訴えが、
「膝の裏が詰まる感じがする」
「裏側が突っ張ってそれ以上曲がらない」
という症状です。
この違和感は、単なる筋肉の硬さだけではありません。
■ 深屈曲では「後方組織」が圧縮される
膝を深く曲げると、関節の後方では次のような変化が起こります。
- 後方関節包が圧縮される
- 半月板後角が押し込まれる
- 脂肪体が挟み込まれる
変形性膝関節症では、
- 後方関節包が硬くなっている
- 滑膜が肥厚している
- 関節内スペースが狭くなっている
ことが多いため、
“物理的に詰まる感覚”
が出やすくなります。
■ ハムストリングの短縮も影響する
膝裏の筋肉(ハムストリング)が硬いと、
- 脛骨の後方移動が制限される
- 屈曲時に強い張力がかかる
という状態になります。
このとき、
「筋肉の突っ張り」と「関節の圧迫」が同時に起きる
ため、違和感が増幅します。
■ 関節内圧の上昇と血流変化
正座では、関節内圧が上昇します。
さらに長時間正座すると、
- 後方組織への血流が低下
- 神経終末が刺激される
ことで、
ジワっとした圧迫感やしびれ感
が出ることもあります。
■ 「曲がらない」のは壊れているからではない
膝裏が詰まる感覚があると、
「もう曲がらないのでは」と不安になる方も多いです。
しかし実際は、
後方組織が硬くなっている・圧力が逃げない
という状態であることがほとんどです。
適切な評価とアプローチで、可動域が改善するケースは少なくありません。
第6章:正座ができる人・できない人を分ける「決定的な違い」
同じように「変形性膝関節症」と言われても、
正座ができる人と、できない人がいます。
この差は、レントゲンの変形度合いだけでは説明できません。
実際には、次の3つの要因が大きく影響します。
- 構造(荷重と圧力の偏り)
- 組織の柔軟性(関節包・筋・滑膜)
- 神経の反応性(痛みの増幅の有無)
■ 違い①:股関節と足部が「膝の代償」をさせていない
正座ができる人は、膝だけで曲げていません。
股関節の柔らかさ、足部の安定性があるため、
膝に圧縮が一点集中しにくい
のです。
一方、正座ができない人は、
- 股関節が硬い
- 足部が内側に崩れる
- 骨盤が後傾しやすい
といった要素が重なり、膝に代償が集中します。
■ 違い②:関節包・滑膜の“詰まり”があるかどうか
深屈曲で止まる人は、
- 後方関節包の拘縮
- 滑膜肥厚
- 半月板後角の圧迫
が存在することが多いです。
この場合、筋肉を柔らかくするだけでは改善しません。
関節内で起きている圧の問題を見ないと、正座は戻りにくいのです。
■ 違い③:神経の過敏化が進んでいるか
正座ができない人ほど、
「痛みが出そう」という恐怖が強くなりがちです。
痛みが続くと、神経は敏感になります。
- 通常の圧でも痛く感じる
- 少しの突っ張りを危険信号として認識
- 脳が痛みを増幅する
これにより、構造的には曲がる余地があっても、
痛みのブレーキで止まってしまう
ことが起きます。
■ 結論:正座できないのは「膝が終わった」ではない
正座ができない状態は、
壊れた証拠ではなく、圧の偏りと神経反応が強いサイン
であることが多いです。
正しく評価し、膝だけでなく足・股関節・骨盤まで含めて整えることで、
改善が期待できるケースは少なくありません。
第7章:正座を取り戻すために必要なのは「圧の再設計」
ここまで見てきた通り、
変形性膝関節症で正座ができない原因は、
- 内側への圧縮集中
- 膝蓋大腿関節圧の増加
- 後方関節包の拘縮
- 半月板後角へのストレス
- 神経の過敏化
といった複合的な要因です。
だからこそ必要なのは、
「ただ曲げる練習をする」ことではなく、圧のかかり方を変えること
です。
■ ① 股関節から折れる動作へ変える
膝だけを折りたたむのではなく、
- 骨盤を立てる
- 股関節を十分に屈曲させる
- 体幹を安定させる
ことで、膝への一点集中を防ぎます。
■ ② 足元を整える
踵の安定、母趾球での支持、過回内の改善。
足元が整うと、
膝内側への回旋ストレスが減少
します。
■ ③ 関節内の“詰まり”を解放する
後方関節包や滑膜の拘縮がある場合、
適切な評価とアプローチが必要です。
ここを無視して無理に曲げると、痛みは強まります。
■ ④ 神経の過敏性を落ち着かせる
慢性痛では、神経の感作が関与します。
適切な刺激量で段階的に可動域を広げることで、
痛みの反応は徐々に落ち着いていきます。
■ 改善までの現実的な目安
変形性膝関節症では、
- 正座が楽になるまでに2〜3ヶ月
- 痛みが安定するまでに半年程度
かかることも珍しくありません。
ただし、
正しい方向性で進めれば改善は期待できます。
問い合わせ
正座ができない状態は、
「もう曲がらない」という宣告ではありません。
当院では、
- 膝だけでなく足・股関節・骨盤まで含めた総合評価
- 荷重と圧力分布の分析
- 再発しにくい動作設計
- 靴・足元まで含めたサポート
を行っています。
「正座をもう一度したい」
「孫と床に座りたい」
そう思っている方は、一度ご相談ください。
関連記事:膝の痛みについてさらに詳しく知りたい方は、藤枝市での生活と整体の視点から膝痛を理解する新しい記事もご覧ください。
関連記事:変形性膝関節症の痛みについて詳しく知りたい方は、膝の健康を考える新しい記事でヒアルロン酸注射の実際についてもご覧ください。

コメント